Плоскоклеточный рак кожи C44* D04*(скачать)
Клинические рекомендации и стандарты:
Плоскоклеточный рак кожи у взрослых

Краткая информация по заболеванию
Плоскоклеточная злокачественная опухоль представляет собой новообразование, которое развивается из слоя эпителиальных клеток эпидермиса, а также (или) эпидермиса волосяных фолликулов. Отдельной статистики относительно плоскоклеточного рака кожи в РФ не ведется, однако по приблизительным оценкам на него приходится до 15% всех зафиксированных клинических случаев немеланомного рака кожи. Это второе самое распространенное новообразование данного типа после базальноклеточной карциномы.
Классификация заболевания или состояния
Выделяют следующие типы новообразований:
- Карциномы.
- Предопухолевые состояния и доброкачественные новообразования (которые симулируют злокачественные новообразования кожи).
- Другие (редко распространенные) варианты злокачественных новообразований.
Стадирование
Для оценки стадии плоскоклеточных злокачественных новообразований кожи используют международную систему TNM 8-го пересмотра (от 2017 г.). Данные отличаются для разных типов опухолей (рак кожи (исключая рак века), рак кожи головы и шеи (исключая рак кожи века), рак кожи века и спайки.
Причины и симптомы
Врачи на сегодня не выделяют какого-то одного решающего фактора, который провоцирует развитие опухоли, хотя наиболее значимым считается фактор наследственного (спорадического) типа – влияние ультрафиолетового излучения солнечных лучей типа А (длина волны 320-400 нм) и типа В (длина волны 290-320 нм). При этом восприимчивость кожи к УФ лучам солнечного ионизирующего излучения отличается в каждом конкретном случае у пациентов. Поэтому ее (восприимчивость) классифицируют на 6 разных видов, где первый и второй типы наиболее восприимчивы, пятый и шестой – наименее восприимчивы. Влияние фактора возрастает при кумулятивном $1эффекте воздействия солнечных ультрафиолетового излучения на уровень 30 000 часов с дальнейшим переходом в плато.$1
$1Кроме вышеотмеченного основного фактора, существуют еще несколько, которые оказывают меньшее влияние на риск развития базальноклеточной карциномы, но его также выделяют специалисты:$1
- Иммунодефицит врожденного или приобретенного типа (например, после пересадки органов; вирус иммунодефицита человека; лимфомы различного типа; лимфолейкоз хронического типа). Риск возрастает в пределах от 5 до 113 раз при пересадке органов.
- Работа в условиях ионизирующего радиационного фона.
- Получение дозы искусственного ультрафиолетового излучения (включая PUVA-терапию).
- Работа с мышьяком.
- Наличие рубцов на кожи.
- Наличие незаживающих ран на коже.
- Наличие предопухолевых состояний кожи (болезнь Боуэна, актинический кератоз).
- Наличие наследственных состояний (альбинизм, ксеродерма пигментного типа).
- Прием определенных диуретиков.
- Прием бета - адреноблокаторов.
- Прием блокаторов кальциевых каналов.
- Прием ингибиторов протеинкиназы.
Диагностика заболевания или состояния
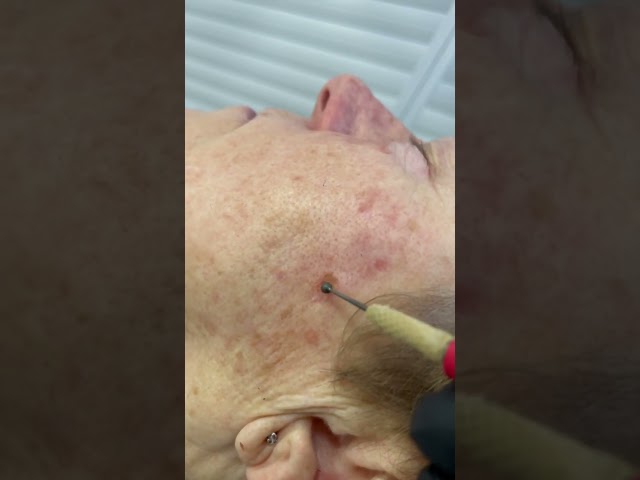
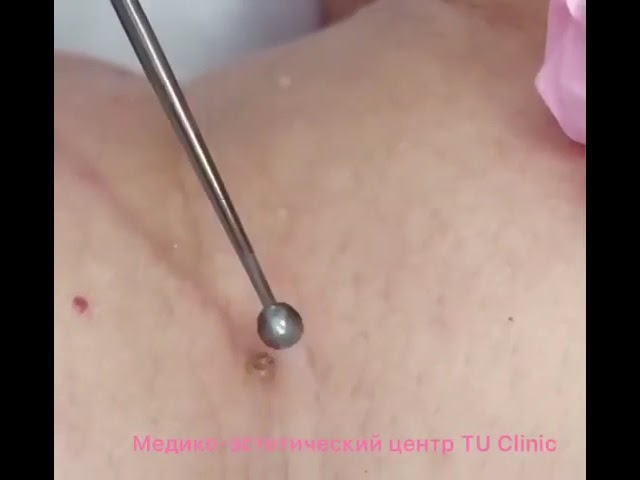
Диагностика заболевания включает сбор анамнеза, физикальные обследования пациента, проведение биопсии с последующим цитологическим исследованием опухолевого материала.
На стадиях 0, I, II провидится физикальный осмотр, дерматоскопия, УЗИ регионарных лимфатических узлов, если нет симптомов лучевая диагностика не проводится.
На стадиях III, IV провидится физикальный осмотр, дерматоскопия, УЗИ регионарных лимфатических узлов, КТ грудины, контрастное КТ пораженной области, контрастное МРТ пораженной области.
Лечение и профилактика
Лечение данного типа рака специалист назначает исходя из конкретного клинического случая, после оценки локализации опухоли, ее распространения, состояние пациента, прогностических факторов. Основной метод лечения – полное хирургическое удаление опухоли с сохранением функции вовлеченного органа. В некоторых случаях может применяться лучевая терапия.